Patent Foramen Ovale (PFO) ve Perkütan Kapatma Hakkında Bilgilendirme
1. Patent Foramen Ovale (PFO) Nedir?
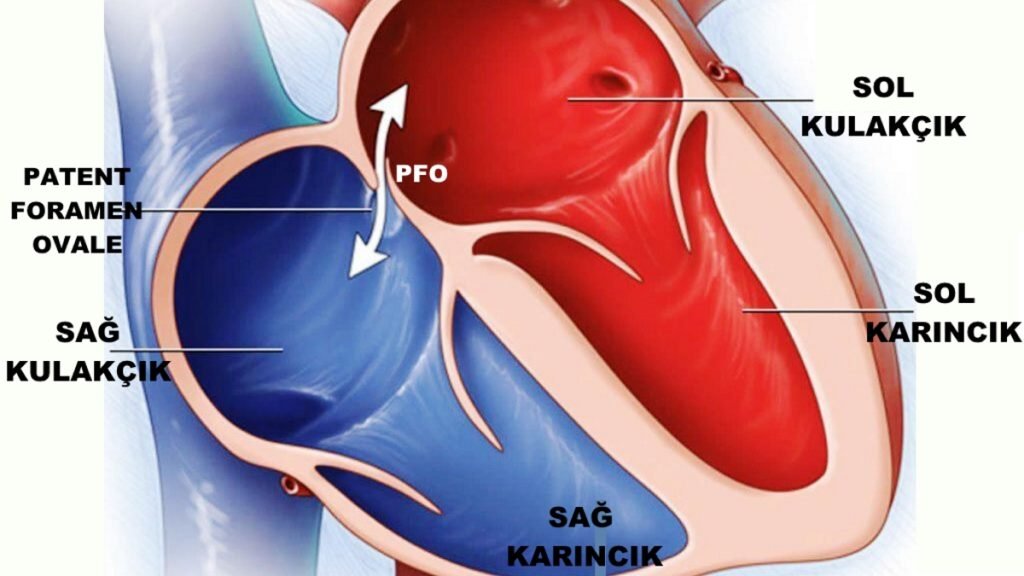
Fetal (anne karnındaki) dolaşımda, kalbin sağ kulakçığından (atriyumundan) sol kulakçığına oksijen zengini kanın geçmesini sağlayan “foramen ovale” adı verilen doğal bir açıklık vardır. Normalde doğumdan sonra akciğer dolaşımı devreye girince bu açıklık kapanarak kalpte iki kulakçık tamamen birbirinden ayrılır. Ancak erişkinlerin yaklaşık %25’inde bu açıklık tam olarak kapanmayarak “patent” (açık) kalır ve buna Patent Foramen Ovale (PFO) denir.
PFO genellikle küçük boyutlu olduğu için çoğu kişide herhangi bir yakınmaya yol açmaz ve yıllarca fark edilmeden kalabilir. Çoğunlukla başka bir nedenle yapılan ekokardiyografi veya tomografik görüntülemeler sırasında tesadüfen saptanır. Nadiren de olsa, PFO’dan sağdan sola küçük kan pıhtıları geçerek beyin damarlarında tıkanıklığa (gizli ya da tekrarlayan inme) yol açabilir; bazı çalışmalarda migren ataklarıyla ilişkili bulunmuştur.
2. PFO Neden Olur?
PFO, kalpteki atriyal septumun iki tabakasını (septum primum ve septum sekundum) ayıran bölgenin doğum sonrası tam olarak kaynaşamamasından kaynaklanır. Anne karnındaki dolaşımda foramen ovale, oksijen zengini kanın sağ atriyumdan sol atriyuma geçişini sağlayan fizyolojik bir yol olup, doğumdan sonra akciğer dolaşımı devreye girince bu açıklık basınç farkıyla kapanır. Ancak şu durumlarda kapanma yetersiz kalabilir:
Sonuç olarak, foramen ovale’ın anatomik kapanması embryolojik süreçten sonra tam gerçekleşmediğinde PFO oluşur ve açıklık yaşam boyu devam eder.
3. PFO’nun Belirtileri Nelerdir?
Patent foramen ovale genellikle sessiz seyreder ve belirti vermez. Çoğu hasta yaşam boyu herhangi bir şikâyet yaşamaz. Yine de, bazı durumlarda aşağıdaki yakınmalar ortaya çıkabilir:
Bu yakınmaların çoğu PFO’ya özgü olmamakla birlikte, altta yatan tapofizyolojik mekanizmalar nedeniyle bu tablolar ortaya çıkabilir.
4. PFO Nasıl Teşhis Edilir?
PFO tanısının temelinde hastanın öyküsü, nörolojik yakınmaları ve klinik inceleme kadar uygun görüntüleme yöntemlerinin seçimi de yer alır. Günümüzde en yaygın başlangıç testi, kontrastlı transtorasik ekokardiyografidir (TTE). Bu yöntemde, kol damarından enjeksiyonla verilecek mikro‐baloncuklu kontrast madde eşliğinde, ultrason probu göğüs duvarı üzerinden hızla foramen ovale bölgesine odaklanır. Hastadan Valsalva manevrası yapması istenerek sağ ve sol atriyumlar arasındaki basınç farkı artırılır; böylece mikrobaloncukların açıklıktan geçişi anlık olarak izlenir ve PFO varlığı saptanır.
Eğer transtorasik ekoda bulgular belirsiz kalır ya da açıklığın anatomik özellikleri netleştirilmek istenirse, daha invaziv ama daha yüksek çözünürlüklü kontrastlı transözofageal ekokardiyografi (TEE) gündeme gelir. Bu yöntemde yemek borusuna yerleştirilen ince bir prob, kalbin arka yüzeyine daha yakın görüntüler sağlar. Hastaya hafif sedasyon uygulanarak işlem konforu artırılır ve PFO’nun çapı, lokalizasyonu ile kapakçık yapıları ayrıntılı biçimde değerlendirilir.
Non-invaziv alternatif olarak transkranial Doppler ultrasonografisi de kullanılabilir. Bu testte, başın yan bölgesine yerleştirilen Doppler probu aracılığıyla orta serebral arterdeki kan hızı izlenir; damar içine verilen mikrobaloncukların beyine geçişi, PFO’ya bağlı sağ-sol şant varlığını yüksek duyarlılıkla gösterir. Görüntüleme sağlamaz, ancak şant’ın büyüklüğü ve varlığı hakkında değerli bilgi sunar.
Gerektiğinde kalp manyetik rezonans görüntüleme veya kalp kateterizasyonu sırasında yapılan anjiyografik inceleme de tanıyı pekiştirebilir, ancak rutin kullanılmaz. Tanı sürecinde genellikle daha az invaziv testler öne alınır; pozitif veya kuşkulu bulgularda TEE ile kesin doğrulama yapılır. Böylece PFO’nun varlığı, büyüklüğü ve kapatma kararı için gerekli detaylar eksiksiz elde edilir.
5. PFO Tedavi Edilmezse Ne Olur?
Tedavi edilmeyen bir PFO’nun çoğu zaman klinik olarak belirgin bir olumsuz etkisi olmaz; zira açıklık küçükse ve sağ-sol şant minimal düzeydeyse hastalar çoğunlukla asemptomatik kalır. Ancak bazı durumlarda PFO’nün varlığı, aşağıdaki riskleri barındırabilir:
Özetle, PFO’su olan ve klinik belirtiler ya da inme öyküsü bulunan kişilerde, kapatma tedavisi uygulanmadığında hem tekrarlayan nörolojik olaylar hem de yaşam kalitesini düşürecek diğer şant ilişkili semptomlar riski sürer. Bu nedenle, uygun endikasyonları taşıyan hastalarda perkütan kapatma, uzun dönem koruyucu bir önlem olarak önem kazanır.
6. Perkütan PFO Kapatma Nedir?
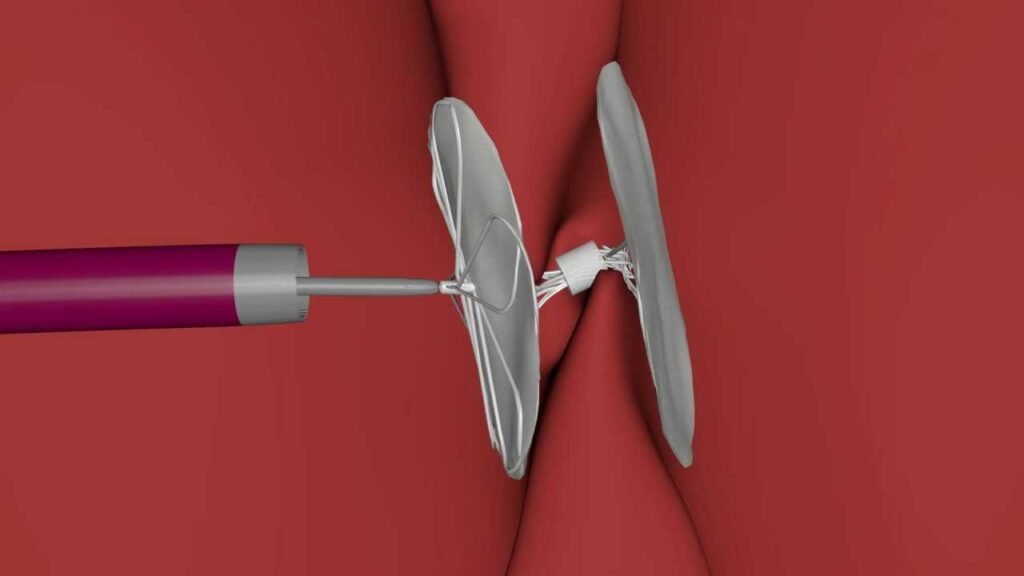
Perkütan PFO kapatma işlemi, kalpteki patent foramen ovale açıklığını cerrahi müdahale gerektirmeden, vücudun bir damar yolundan yerleştirilen ince kateter aracılığıyla kapatan minimal invaziv bir yöntemdir. Genellikle kasıktaki femoral venden giriş sağlanır ve kateter, kılavuz tel eşliğinde kalbin sağ atriyumuna iletilir. Burada özel olarak tasarlanmış bir kapatma cihazı (occluder) açılarak PFO’nun her iki yüzünü de saran şekle getirilir; cihaz yayıldığında atriyal septumda sabitlenir ve zamanla üzeri endotel ile örtülerek doku bütünlüğü yeniden sağlanır. İşlem sırasında ve sonrasında genel anesteziye gerek kalmadan sedasyon tercih edilebilir, çoğu hasta aynı gün taburcu olabilir veya bir gece gözetim altında tutulur. Perkütan kapatma, açık cerrahiye bağlı yara, kanama ve uzun hastane yatış süreleri gibi riskleri ortadan kaldırırken, inme tekrarı ve diğer şant ilişkili komplikasyonların önlenmesinde etkili bir tedavi seçeneği sunar.
7. Perkütan PFO Kapatma Kimlere Uygulanır?
Perkütan PFO kapatma, öncelikle kriptojenik inme (nedeni açıklanamayan inme) veya geçici iskemik atak (TIA) öyküsü bulunan, başka bir emboli kaynağı saptanamayan hastalarda değerlendirilir. Bu gruptaki hastalarda PFO’dan sağdan sola geçebilecek trombüs veya hava kabarcıkları beyne ulaşarak tekrarlayan nörolojik olaylara yol açabilir; bu nedenle kapatma, nüks riskini azaltmak amacıyla önerilir.
Migren atağıyla birlikte güçlü ilişki gösteren PFO’lu olgularda da kapatma düşünülebilir; özellikle aura eşlik eden, ilaç tedavisine yanıt vermeyen migren vakalarında cerrahi olmayan bu yöntemle baş ağrılarında azalma sağlanabileceği gösterilmiştir. Ayrıca, dekompresyon sendromu riski sebebiyle düzenli su altı dalışı yapan sporcularda, platipneya-ortodeoksi tablosu saptanan ve oksijen satürasyonunda pozisyonel bozulma yaşayan hastalarda da endikasyon genişleyebilir.
İşlemin uygunluğunu belirlemek için hekimler, hastanın nörolojik öyküsünü, PFO’nun boyutunu ve şant miktarını, yaşını, eşlik eden kardiyak veya pulmoner hastalıkları, ve antikoagülan tedavi risk-fayda dengesini göz önünde bulundurur. Genellikle 18–60 yaş arası, ciddi ko-morbiditesi olmayan ve antikoagülan tedaviye rağmen inme riski devam eden hastalar ideal adaylardır. Bu kriterleri sağlayan hastalarda perkütan kapatma, minimal invaziv oluşu, kısa hastanede kalış süresi ve yüksek başarı oranıyla tercih edilir.
8. Perkütan PFO Kapatma İşlemi Nasıl Yapılır?
Perkütan PFO kapatma işlemi, minimal invaziv bir yöntem olarak sedasyon veya hafif anestezi altında gerçekleştirilir. İşlem gününden önce hastaya açlık talimatı verilir, kullanılan kan sulandırıcı ilaçlar gözden geçirilir ve damar yolundan serum takılarak rutin kan sayımı, koagülasyon testleri ve EKG çekilir. Kasık bölgesindeki femoral venden ince bir kılavuz tel ve ardından 6–8 French çapında bir giriş kateteri yerleştirilir. Kateter floroskopi ve eş zamanlı transtorasik veya transözofageal ekokardiyografi görüntüleri altında sağ atriyuma ilerletilir. Atriyal septuma ulaşınca kontrast madde verilerek açıklığın yeri ve anatomisi doğrulanır.
Cihaz yerleştirme aşamasında, özel olarak tasarlanmış nitinol alaşımlı çift diskli occluder aygıtı kateter sistemine yüklenir. İlk olarak sağ atriyum içinde açılan disk septum yüzeyine sabitlenir, ardından cihaz hafifçe geri çekilerek sol atriyum yüzeyinde ikinci disk açılır ve iki disk “sandviç” şeklinde PFO’yu kapatacak biçimde konumlanır. Floroskopi ve ekokardiyografi ile disklerin anatomik olarak doğru yerleştiğinden emin olunduktan sonra cihaz, tutucudan ayrılarak odağa tam oturtulur.
Kateter ve kılavuz tel çıkarıldıktan sonra femoral vendeki delik bölgesine kompresyon uygulanır veya mekanik kapama cihazı kullanılarak kanamanın durması sağlanır. İşlem sonrasında perikardiyal boşlukta sıvı birikimi, kanama veya cihaz yer değiştirmesi açısından yeniden floroskopi ve ekokardiyografi ile kontroller yapılır. Hasta birkaç saat gözetim altında tutulur; yaşam bulguları ve giriş yerindeki kanama değerlendirilir. Ertesi sabah genellikle aspirin ve klopidogrel içeren antiplatelet tedavi planlanır ve herhangi bir komplikasyon yoksa hasta taburcu edilir. Toplam işlem süresi ortalama 45–60 dakika olup, hastalar genellikle aynı gün veya bir gece gözlem süresinin ardından gündelik yaşamlarına dönebilir.
9 . İşlem sonrası hastayı neler bekler?
İşlem sonrasında hasta, genellikle birkaç saat yoğun gözlem altında tutulur. Yaşam bulguları stabilleştiğinde ve giriş bölgesinde kanama veya hematom gelişmediği teyit edildiğinde odasına alınır. İlk 24 saat içinde hastanın yatak başı mobilizasyonuna izin verilir; ağır kaldırma ve yoğun fiziksel aktiviteden kaçınması, kasık bölgesine baskı uygulamaması önerilir.
Antiplatelet tedavi olarak genellikle aspirin ve klopidogrel kombinasyonu birkaç ay boyunca sürdürülür; bu süre ve doz ayarlamaları hastanın risk profiline ve kullandığı diğer ilaçlara göre hekim tarafından planlanır. İşlem ertesi günü veya ilk hafta içinde yapılan transtorasik ekokardiyografi ile cihazın pozisyonu ve septum üzerindeki kapatma başarısı kontrol edilir. Olguların büyük çoğunluğunda ilk kontrolde tam kapanma veya minimal rezidüel şant görülür.
Hastalar genellikle işlemden sonraki 24–48 saat içinde taburcu edilir; eve döndükten sonra kasık bölgesine 2–3 gün süreyle soğuk uygulama, 1–2 hafta hafif aktivite kısıtlaması ve giriş yerinin kuru tutulması önerilir. Ateş, artan ağrı, giriş yerinde kızarıklık, şişlik veya nefes darlığı gibi alarm bulguları görüldüğünde acil başvuru yapılmalıdır. Uzun dönem takibinde, 3–6 ay sonra tekrarlanan ekokardiyografi ile cihaz çevresinde fibröz dokunun gelişimi ve tam endotelle örtülme değerlendirilir; sonrasında yıllık kontroller genellikle yeterli kabul edilir.
10. Perkütan PFO Kapatmanın Riskleri Nelerdir?
Perkütan PFO kapatma, genel olarak güvenli bir girişim olarak kabul edilse de her invaziv işlemde olduğu gibi bazı potansiyel komplikasyonlar vardır. Bunlar arasında en sık bildirilenler hafif ve geçici olurken, nadiren ciddi sorunlar da gelişebilir:
Bu riskler nadiren ciddi seyreder ve uygun hasta seçimi, deneyimli ekip ve uygun takip ile büyük ölçüde azaltılabilir. İşlem öncesi ve sonrası dönemde hastaya bu potansiyel komplikasyonlar anlatılmalı, acil durum belirtileri konusunda bilgilendirme yapılmalıdır.
11. İşlem Sonrası Dikkat Edilmesi Gerekenler
Perkütan PFO kapatma işlemi sonrasında, iyileşme sürecinin sorunsuz ilerlemesi ve komplikasyon riskinin en aza indirilmesi için hastaların aşağıdaki hususlara dikkat etmesi önemlidir:
Bu önlemler, iyileşme sürecinizin sorunsuz geçmesine ve PFO kapatma cihazınızın optimal işlev görmesine yardımcı olacaktır. Herhangi bir sorunuz olduğunda ekibimizle iletişime geçmekten çekinmeyin.